III. La greffe cardiaque
A) La greffe cardiaque biologique
La greffe cardiaque, ou transplantation cardiaque, est une intervention chirurgicale consistant à remplacer un cœur malade par un cœur sain, prélevé sur un donneur. Cette solution n’est envisageable qu'après avoir épuisé tout les autres : il n’y a plus d’autres solutions que la transplantation. Cette opération est souvent appelée l’opération de la dernière chance ; en effet chaque année, le nombre de patients sur la liste d’attente pour greffe cardiaque augmente de quelques centaines : il y a ceux qui réussissent à avoir le bon greffon, et ceux qui meurent en l'attendant. Il y a moins de 4 000 cœurs de donneurs disponibles chaque année dans le monde, pour plus de 100 000 patients qui attendent une solution.
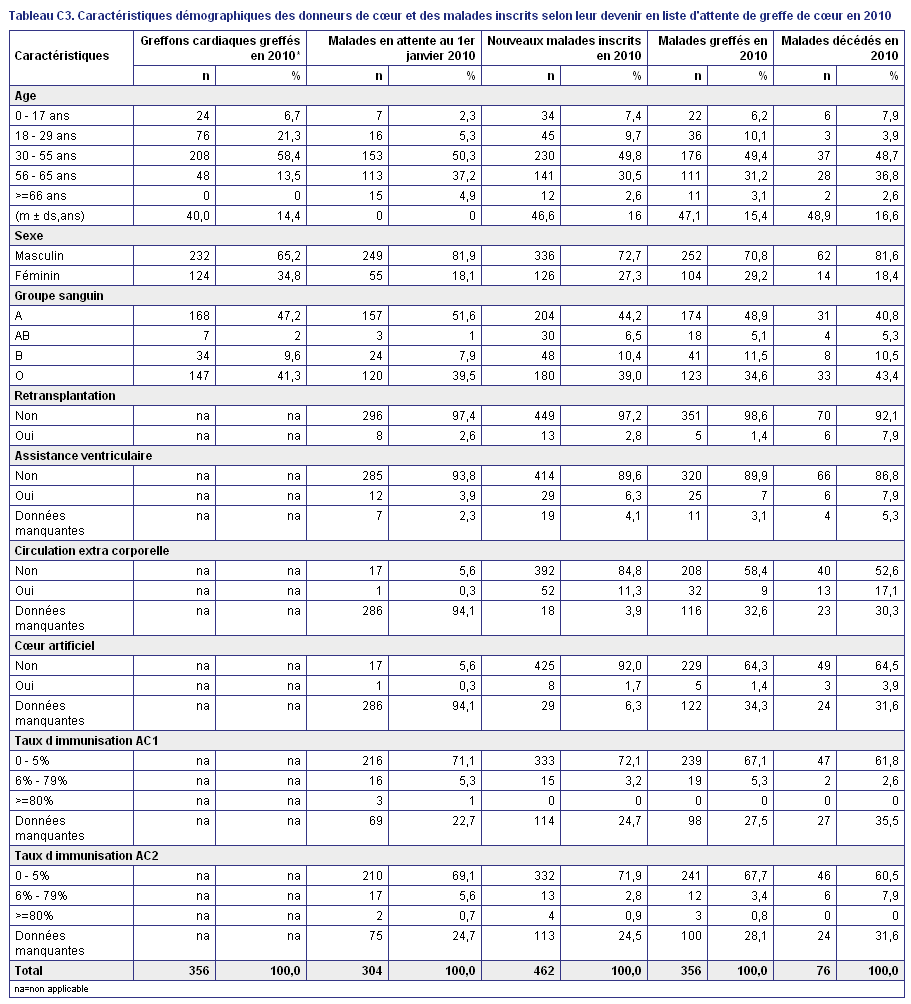
Tableau statistiques des donneurs de coeur et des malades inscrits en liste d'attente de greffe de coeur en 2010
C’est pour cela qu'il faut parler du sujet avec votre entourage : souhaitez vous donner vos organes, si cela est possible, à votre mort et permettre ainsi à beaucoup d’autres de vivre ?

1. Historique
· La première transplantation cardiaque au monde a été faite par Christian Barnard, cardio-chirurgien, au Cap en Afrique du Sud le 3 décembre 1967. Mais le patient mourut 18 jours plus tard d’une pneumonie.
· En France ce sont les professeurs Christian Cabrol, Gérard Guiraudon et Maurice Mercadier qui ont réalisé la première greffe cardiaque le 27 avril 1968. Malheureusement le patient de 66 ans ne survécu que 53 heures. Mais cette même année un autre patient, Emmanuel Vitria survécu à cette transplantation, il vécut 19 ans, et l’opération avait était réalisée à Marseille par l’équipe du professeur Edmond Henry. Emmanuel Vitria est alors devenu une icône pour les médias, il a détenu pendant de nombreuses années le record de longévité après avoir subit une transplantation cardiaque.
Lien : vidéo prise le 5 décembre 1968 d'Emmanuel Vitria quelques jours après sa transplantation cardiaque.
· Dans les années 1970 deux progrès importants sont réalisés:
- L’idée de préserver le cœur du donneur au froid, pour pouvoir ainsi permettre d’effectuer le prélèvement à distance du lieu de la transplantation.
- La biopsie endomyocardique qui permet le diagnostic précoce du rejet : une sonde est introduite sous contrôle radiologique et sous anesthésie locale dans une grosse veine et poussée jusque dans le ventricule droit, permettant d'en prélever un petit morceau qui est examiné au microscope.
· Dans les années 1980 on voit apparaître les premières transplantations cœur-poumon ainsi que les premiers cœurs artificiels, posés le plus souvent en attente d'un cœur compatible. La ciclosporine, un puissant immunosuppresseur, apparaît durant la même époque, permettant d'améliorer la durée de vie des transplantés.
· En 1986, les professeurs Alain Carpentier et Gilles Dreyfus procèdent à la première transplantation d’un patient sous cœur artificiel en Europe.
2. Le Principe
Après que le donneur soit décédé, les médecins disposent de seulement 6 heures après le prélèvement du cœur sur le donneur avant que le cœur ne soit plus viable, c’est ce qu'on appelle l’ischémie froide. C’est une véritable course contre la montre. Le prélèvement et la greffe sont réalisés par deux équipes chirurgicales différentes, en des lieux différents, et coordonnés par une troisième équipe.
La transplantation d'organes en 8 étapes
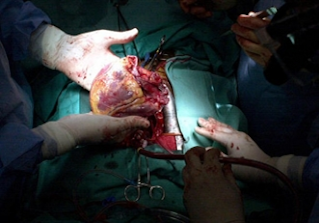
Le cœur est prélevé au bloc opératoire sur des personnes en état de mort encéphalique mais dont les fonctions respiratoires et circulatoires sont maintenues artificiellement. A la différence des reins ou du foie, un cœur est rarement prélevé chez un donneur de plus de 60 ans. Un bilan est réalisé pour déterminer le groupe sanguin, évaluer l'état du cœur et vérifier l'absence d'infections transmissibles. Une fois prélevé, le cœur est conservé dans un liquide à 4°C au sein d'un container stérile, jusqu'à la greffe.
.png)
Photo d'un coeur prélevé
La greffe est réalisée en plaçant le malade sous circulation extra-corporelle, c'est-à-dire que son sang est dérivé de part et d'autre du cœur, l'oxygénation et la circulation sanguines étant assurées par un oxygénateur et une pompe extra-corporelle. Le cœur malade est alors enlevé, en laissant en place une partie des oreillettes droites et gauches (partie supérieure du cœur), sur lesquelles va être suturé le greffon. Les vaisseaux arrivant et partant du cœur sont ensuite eux aussi suturés au greffon.

Un coeur transplanté
3. Le rejet
Les premiers greffés, à de rares exceptions près, ne survivaient pas plus de quelques semaines après l'intervention, essentiellement en raison du problème des rejets.
L'organisme se comporte envers le coeur greffé comme il le fait envers tout corps étranger : il tente de le détruire et de le rejeter. Le système immunitaire du receveur déclenche une "réaction de refus" de l'organe greffé.
La réaction immunitaire, à l'origine du rejet, s'exprime par une production de plus en plus importante de lymphocytes qui envahissent le tissu du cœur greffé, détruisent les cellules contractiles du myocarde, infiltrent les fibres des parties vitales du cœur et en perturbent les fonctions essentielles jusqu'à sa défaillance (insuffisance cardiaque).
Pour minimiser le risque de rejet on choisit tout d'abord un donneur qui a, évidemment, le même groupe sanguin que le receveur, tout comme une transfusion sanguine.
Les immunosuppresseurs :
Ce sont des produits (corticoïdes, ciclosporine ou le FK506, Imurel et Endoxan notamment) qui vont diminuer l'activité des lymphocytes mais pas nécessairement leur nombre. Aucun immunosuppresseur n'a d'activité spécifique sur un type de lymphocyte : on ne connaît ainsi pas d'immunosuppresseurs qui n'agiraient que contre les lymphocytes à l'origine des rejets de greffe.
L’inconvénient du traitement immunosuppresseur est que le système de défense ne peut plus lutter aussi bien qu’avant contre des pathogènes tels que les bactéries et les virus. Les cellules anormales pouvant devenir des tumeurs ne sont plus aussi bien reconnues et éliminées. Un traitement immunosuppresseur doit donc être administré par un spécialiste, pour que, d’une part, l’organe, le tissu ou les cellules soient suffisamment protégés, et de l’autre, le risque d’infection et de tumeur reste le plus faible possible.

B) La greffe d’un cœur artificiel
Lorsque l'état du patient, demandeur de transplantation cardiaque, se dégrade trop vite et qu’il n’a plus le temps d’attendre le cœur d’un donneur, une assistance ventriculaire peut être mise en place. Il s'agit d'une pompe mécanique assurant le débit cardiaque pendant, parfois, plusieurs mois. Dans de rares cas, la mise en repos du cœur du patient permet une récupération de sa fonction et donc le retrait de l'assistance ventriculaire sans qu'il y ait besoin de transplantation.
Dans d'autres cas, la pompe remplace totalement le cœur malade qui est enlevé. Il s'agit alors d'un cœur artificiel dont le modèle le plus connu reste le Jarvik et dont les premiers modèles datent de la fin des années 80. Le pronostic reste cependant sombre avec près de 50% de mortalité en un an mais permettant un retour à domicile dans un cas sur deux.
Voici une vidéo faisant le portrait de Manon, qui a vécu 5 mois avec un coeur artificiel extra corporel :
" En 2008 les médecins ont détecté une insuffisance cardiaque aigue chez cette petite fille alors âgée de 14 mois. Elle fait en tout 6 arrêts cardiaques, son coeur est bien trop atteint, elle doit subir une greffe. Mais les donneurs chez les enfants sont très rares. En attendant un greffon, il faut lui implanter un coeur artificiel extra corporel. Le coeur artificiel fonctionne alors comme un vrai coeur mais celui là est relié en permanence à une machine. Manon le gardera 5 mois, 144 jours exactement. En novembre 2008 Manon peut enfin bénéficier d'une greffe cardiaque. Depuis la petite fille est en pleine forme. Seul contrainte, elle devra prendre un traitement à vie pour éviter le rejet. Comme elle 120 enfants ont été transplantés du coeur à Marseille. "
1. Historique
· En 1969, le docteur Denton Cooley pose le premier cœur artificiel total (au Texas Heart Institut de Houston) sur un patient mourant à qui l’on ne trouvait pas de cœur humain d’un donneur. Le cœur était un cœur artificiel à l’étape expérimental, ce dispositif très lourd (compresseur de 250 kg) fonctionnait à commande pneumatique. Il était composé de deux prothèses ventriculaires en plastique. Après 64 heures, le cœur artificiel fut retiré et remplacé par un cœur humain d’un donneur. Mais ceci s’avéra être une mauvaise décision car 32 heures après la transplantation, le patient décéda. Plus tard l’on comprit que c’était dû à une infection pulmonaire aiguë certainement aggravée par des médicaments immunosuppresseurs.
· La première implantation d'un "Jarvik 7" a eu lieu à Salt Lake City en 1982 : cela a été une étape importante dans l'avancée de la recherche du cœur artificiel.
Après quoi le docteur Kolff réalisa de nombreuses expériences sur des animaux.
· En 1981, le docteur William DeVries demanda à la FDA (Food and Drug Administration) d’implanter le Jarvik 7 dans un être humain. Le 2 décembre 1982, Dr Kolff implanta le Jarvik 7 dans le corps de Barney Clark, un dentiste de Seattle qui souffrait d’insuffisance cardiaque. Le patient vécu pendant 112 jours. Cependant pendant cette période, il resta attaché à un dispositif de 180 kg, connu des moments de trouble, des cas de saignements et demanda plusieurs fois qu’on le laisse mourir. Bill Schroeder fut le second receveur du Jarvik 7 et vécut pendant un temps record de 620 jours.
· En 2000, un patient de 72 ans se fait greffer un ventricule gauche artificiel (à la Pitié Salpetrière), ne nécessitant pas de transplantation ultérieure. Lors de la greffe d’un ventricule gauche artificiel le cœur reste à sa place. Le dispositif aide le cœur à pomper. L’avantage est que ce dispositif est plus petit que les cœurs artificiels et moins compliqué à installer. Le dispositif étant moins lourd, les patients peuvent se déplacer avec un sac (à dos ou en bandoulière) pour la batterie.
· Le 6 juillet 2001, le Jewish Hospital de Louisville a greffé un cœur artificiel (prototype de plastique et titane, fabriqué par Abiomed) à un patient. La pompe électrique, silencieuse, est alimentée par une pile interne sous-cutanée, qu'on recharge par une batterie externe de la taille d’un baladeur.
L'expérience est autorisée par la Food and Drug Administration pour 5 patients puis 15 si les résultats sont probants. La batterie interne dure pendant 30 minutes, la batterie externe portable dure pendant 4 heures. Ce cœur artificiel est destiné aux patients à qui la transplantation est contre-indiquée. Cependant les limites de l’AbioCor sont : à cause de sa taille il est compatible avec seulement 50% de la population masculine et sa durée de vie est de 1 à 2 ans. C’est pourquoi, AbioMed développe un AbioCor II.
· De 1969 à 2010, plus de 450 cœurs artificiels ou semi-artificiels ont été implantés dans le monde.
2. Le principe
Il existe deux types de prothèse cardiaques :
- Le cœur artificiel total, réservé aux malades graves, qui remplace totalement le cœur biologique. Le chirurgien laisse généralement les oreillettes en place et y connecte les ventricules automatiques ainsi qu'avec les vaisseaux. Le risque de rejet est important. Le cardiologue français le Pr. Alain Carpentier a été un des premiers dans ce domaine en octobre 2008. (voir §IV)
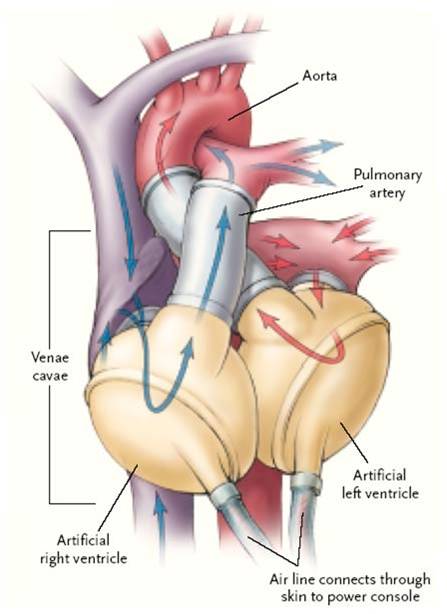
Coeur artificiel de type Jarvik, électrique et pneumatique
- Le cœur artificiel provisoire, de type Jarvik-7 (cœur pneumatique à diaphragme), cœur rotatif de Monties ou pompe centrifuge à turbine, dans l'attente d'une transplantation cardiaque, une alternative étant de brancher une pompe mécanique en parallèle à la circulation sanguine (le cœur reste en place, mais un tuyau relie le ventricule gauche à la pompe : dispositif d'assistance ventriculaire.
Il faut pour cela que la partie droite du cœur fonctionne normalement (4 500 opérations de ce type sont pratiquées annuellement en France).
Les premiers modèles étaient de type pulsatile, imitant la contraction rythmique du cœur. Les modèles les plus récents sont à flux continu, le débit étant assuré par une pompe rotative.

C) Quelques témoignages
Nous avons vu que de nombreuses personnes subissent une transplantation cardiaque chaque année et la probabilité de survie atteint presque 90%, avec une durée de vie excédant fréquemment une dizaine d'années. Nous allons maintenant voir quelques témoignages de personnes greffé qui aujourd'hui, ont une vie quasi normale :
- Portrait de Mathias, greffé du coeur en Janvier 2006 après une insuffisance cardiaque de plusieurs années. Il témoigne de son parcours, de ses craintes et de ses espoirs lors de la greffe cardiaque.
- Portrait de Sylvain Bédart, greffé du coeur après qu'il ait été diagnostiqué avec une cardiopathie hypertrophique. Il nous raconte son histoire.
Il pesait 24 kg pour 1.25 1 an après il est à 30kg et 1M.41.
La vie peut être au bout de l'opération et il faut tout tenter pour.
Avec un bon moral, c'est déjà 50% de réussite. La vie est belle et le temps passe trop vite. La mort fait peur, j'ai eu peur de perdre mon fils, même si j'ai 3 autres enfants! Mais parfois il n'y a pas d'autre solution pour lui faire un beau pied de nez ! »